Când o durere încăpățânată în oasele lui Nick van Terheyden nu se mai potoli, doctorul său a bănuit ce nu era în regulă.
Fără suficientă vitamina D în sânge, organismul va extrage acel nutrient vital din oase. Lăsată netratată, o deficiență de vitamina D poate duce la osteoporoză.
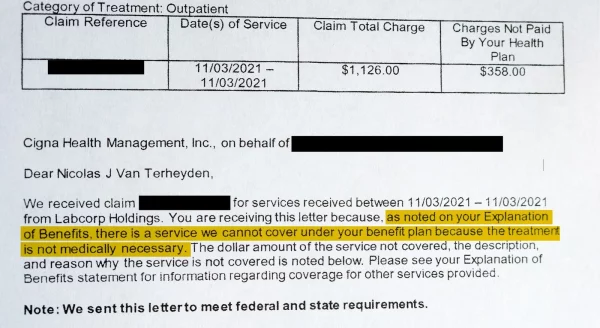
Un test de sânge din toamna anului 2021 a confirmat diagnosticul medicului, iar van Terheyden se aștepta ca planul de asigurare al companiei sale, gestionat de Cigna, să acopere costul analizelor de sânge. În schimb, Cigna i-a trimis lui van Terheyden o scrisoare în care îi explică că nu va plăti pentru testul de 350 de dolari, deoarece nu era „necesar din punct de vedere medical”.
Scrisoarea a fost semnată de unul dintre directorii medicali ai Cigna, un medic angajat de companie pentru a analiza cererile de asigurare.
Ceva despre scrisoarea de negație nu i-a plăcut lui van Terheyden, un rezident în Maryland, în vârstă de 58 de ani. „Aceasta a fost o decizie clinică care a fost bănuită de cineva care nu mă cunoaște”, a spus van Terheyden, un medic însuși și un specialist care lucrase în îngrijirea de urgență în Regatul Unit.

Formularea vagă l-a făcut pe van Terheyden să bănuiască că dr. Cheryl Dopke, directorul medical care a semnat-o, nu a avut prea multă grijă de cazul său.
Van Terheyden a avut dreptate să fie suspicios. Afirmația sa a fost doar una dintre cele aproximativ 60,000 pe care Dopke le-a negat într-o singură lună anul trecut, conform înregistrărilor interne Cigna analizate de ProPublica și The Capitol Forum.
Respingerea cererii lui van Terheyden a fost tipică pentru Cigna, unul dintre cei mai mari asigurători ai țării. Compania a construit un sistem care permite medicilor săi să respingă instantaneu o cerere din motive medicale, fără a deschide dosarul pacientului, lăsând oamenii cu facturi neașteptate, conform documentelor corporative și interviurilor cu foștii oficiali Cigna. Pe o perioadă de două luni de anul trecut, medicii Cigna au respins peste 300,000 de cereri de plată prin această metodă, petrecând în medie 1.2 secunde pentru fiecare caz, arată documentele. Compania a raportat că acoperă sau administrează planuri de îngrijire a sănătății pentru 18 milioane de oameni.
Înainte ca asigurătorii de sănătate să respingă cererile din motive medicale, medicii companiei trebuie să le revizuiască, în conformitate cu legile și reglementările privind asigurările din multe state. Se așteaptă ca directorii medicali să examineze dosarele pacienților, să revizuiască politicile de acoperire și să-și folosească experiența pentru a decide dacă aprobă sau respinge reclamațiile, au spus autoritățile de reglementare. Acest proces ajută la evitarea refuzurilor nedrepte.
Dar sistemul de revizuire Cigna care a blocat afirmația lui van Terheyden ocolește acești pași. Directorii medicali nu văd nicio fișă de pacienți și nu își folosesc raționamentul medical, au spus foștii angajați ai companiei familiarizați cu sistemul. În schimb, un computer face treaba. Un algoritm Cigna semnalează nepotrivirile dintre diagnostice și ceea ce compania consideră că teste și proceduri acceptabile pentru aceste afecțiuni. Medicii companiei semnează apoi negările în loturi, potrivit interviurilor cu foști angajați care au vorbit sub condiția anonimatului.
„Facem literalmente clic și trimitem”, a spus un fost medic Cigna. „Este nevoie de toate 10 secunde pentru a face 50 la un moment dat.”
Nu toate cererile sunt procesate prin acest sistem de examinare. Pentru cei care sunt, nu este clar câte sunt aprobate și câte sunt direcționate către medici pentru refuz automat.
Experții în asigurări au pus la îndoială sistemul de revizuire al Cigna.
Pacienții se așteaptă ca asigurătorii să-i trateze în mod echitabil și în mod semnificativ să analizeze fiecare reclamație, a spus Dave Jones, fostul comisar de asigurări din California. Sub Reglementările din California, asigurătorii trebuie să ia în considerare reclamațiile pacienților folosind o „investigație amănunțită, corectă și obiectivă”.
„Este greu de imaginat că a petrece doar câteva secunde pentru a revizui dosarele medicale este în conformitate cu legea din California”, a spus Jones. „Cred că cel puțin, merită o investigație.”
În cadrul Cigna, unii directori s-au pus la îndoială dacă refuzurile atât de rapide respectă legea, potrivit unui fost director care a vorbit sub condiția anonimatului, deoarece încă lucrează cu asigurători.
„Ne-am gândit că ar putea intra într-o zonă gri legală”, a spus fostul oficial Cigna, care a ajutat la conceperea programului. „Am trimis ideea la avocatură și au trimis-o înapoi spunând că este în regulă.”
Cigna și-a adoptat sistemul de revizuire în urmă cu mai bine de un deceniu, dar directorii de asigurări spun că sisteme similare au existat sub diferite forme în întreaga industrie.
Într-un răspuns scris, Cigna a spus că raportarea ProPublica și The Capitol Forum a fost „părtinitoare și incompletă”.
Cigna a spus că sistemul său de revizuire a fost creat pentru a „accelera plata cererilor pentru anumite examinări de rutină”, a scris Cigna. „Acest lucru ne permite să aprobăm automat cererile atunci când sunt trimise cu coduri de diagnosticare corecte.”
Când a fost întrebat dacă procesul său de revizuire, cunoscut sub numele de PXDX, le permite medicilor Cigna să respingă cererile fără a le examina, compania a spus că descrierea este „incorectă”. A refuzat în mod repetat să răspundă la întrebări suplimentare sau să ofere detalii suplimentare. (Asigurarea de sănătate a angajaților ProPublica este asigurată de Cigna.)
Foștii medici Cigna au confirmat că sistemul de revizuire a fost folosit pentru a respinge rapid afirmațiile. O foaie de calcul corporativă internă, vizualizată de organizațiile de știri, listează numele directorilor medicali ai Cigna și numărul de cazuri tratate fiecare într-o coloană intitulată „PxDx”. Foștii medici au spus că cifrele reprezintă negături totale. Cigna nu a răspuns la întrebări detaliate despre numere.
Explicația lui Cigna că sistemul său de revizuire a fost conceput pentru a aproba cererile nu avea sens pentru un fost director al companiei. „Au plătit toate aceste pretenții înainte. Atunci nu au fost”, a spus Ron Howrigon, care acum conduce o companie care ajută medicii privați în disputele cu companiile de asigurări. „Vorbiți despre un sistem construit pentru a respinge pretențiile.”
Cigna a subliniat că sistemul său nu împiedică un pacient să primească îngrijiri - el decide doar când asigurătorul nu va plăti. „Evaluările au loc după ce serviciul a fost furnizat pacientului și nu duc la refuzuri de îngrijire”, se spune în declarație.
„Compania noastră se angajează să îmbunătățească rezultatele în materie de sănătate, să creeze valoare pentru clienții și clienții noștri și să sprijine echipa noastră de directori medicali cu înaltă calificare”, a spus compania.
PXDX
Sistemul de revizuire Cigna a fost dezvoltat cu mai bine de un deceniu în urmă de un fost medic pediatru.
După ce și-a părăsit cabinetul, dr. Alan Muney și-a petrecut următoarele decenii consiliând asigurătorii și firmele de capital privat despre cum să scoată economiile din planurile de sănătate.
În 2010, Muney gestiona asigurările de sănătate pentru companiile deținute de Blackstone, firma de capital privat, când Cigna la apelat pentru a ajuta la identificarea economiilor în operațiunile sale, a spus el.
Asigurătorii au o autoritate largă de a respinge cererile de îngrijire, dar procesarea acestor refuzuri poate costa câteva sute de dolari fiecare, au spus foștii directori. De obicei, cererile sunt introduse în sistemul de asigurări, verificate de o asistentă și revizuite de un director medical.
Pentru cererile cu un dolar mai mic, era mai ieftin pentru Cigna să plătească pur și simplu factura, a spus Muney.
„Nu vor să cheltuiască bani pentru a revizui o grămadă de lucruri care costă mai mult pentru a revizui decât pentru a plăti pentru ele”, a spus Muney.
Muney și echipa lui rezolvaseră problema o dată înainte. La UnitedHealthcare, unde Muney era director executiv, el a spus că grupul său a construit un sistem similar pentru a-i permite medicilor să respingă rapid cererile în vrac.
Ca răspuns la întrebări, UnitedHealthcare a spus că folosește tehnologie care îi permite să ia „decizii de acoperire rapide, eficiente și simplificate pe baza planurilor de beneficii ale membrilor și a criteriilor clinice în conformitate cu legile statale și federale”. Compania nu a abordat în mod direct dacă folosește un sistem similar cu Cigna.
La Cigna, Muney și echipa sa au creat o listă de teste și proceduri aprobate pentru utilizarea cu anumite boli. Sistemul ar refuza automat plata în avans pentru un tratament care nu se potrivește cu una dintre condițiile de pe listă. Negăturile au fost apoi trimise directorilor medicali, care ar respinge aceste afirmații fără a revizui dosarul pacientului.
Cigna a desemnat în cele din urmă lista „PXDX” - prescurtare corporativă pentru procedură până la diagnostic. Lista a economisit bani în două moduri. I-a permis lui Cigna să înceapă să respingă cererile pe care le plătise cândva. Și a făcut mai ieftin să respingă cererile, deoarece medicii companiei nu au fost niciodată nevoiți să deschidă un dosar sau să efectueze vreo analiză aprofundată. Pur și simplu au negat pretențiile în vrac, cu o semnătură electronică.
„Chestiile PXDX nu sunt revizuite de un medic sau de o asistentă sau de ceva de genul acesta”, a spus Muney.
Sistemul de revizuire a fost conceput pentru a preveni cererile de îngrijire pe care Cigna le considera inutile sau chiar dăunătoare pentru pacient, a spus Muney. Politica i-a permis pur și simplu Cigna să identifice ieftin afirmațiile pe care avea dreptul să le respingă.
Muney a spus că ar fi o „bătaie administrativă” să solicite medicilor companiei să revizuiască manual fiecare respingere a cererii. Și ar însemna să angajezi mult mai mulți directori medicali.
„Aceasta adaugă cheltuieli administrative la medicină”, a spus el. „Nu este eficient.”
Dar doi foști medici Cigna, care nu au vrut să fie identificați pe nume de teamă să nu încalce acordurile de confidențialitate cu Cigna, au spus că sistemul este incorect pentru pacienți. Ei au spus că revendicările trimise automat spre negare nu au informații de bază precum rasa și sexul.
„A fost foarte frustrant”, a spus un medic.
Unele autorități de reglementare au pus sub semnul întrebării sistemul PXDX al Cigna.
În Maryland, unde locuiește van Terheyden, oficialii de asigurări de stat au spus că sistemul PXDX, așa cum este descris de un reporter, ridică „niște semnale roșii”.
Legea statului care reglementează planurile de sănătate de grup achiziționate de angajatori cere ca medicii companiilor de asigurări să fie obiectivi și flexibili atunci când stau să evalueze fiecare caz.
Dacă directorii medicali de la Cigna „sunt cu adevărat ștampilați de rezultatul software-ului de potrivire fără nicio revizuire suplimentară, ar fi dificil pentru directorul medical să respecte aceste cerințe”, a scris Maryland Insurance Administration ca răspuns la întrebări.
Medicare și Medicaid au un sistem care previne automat plata necorespunzătoare a cererilor care sunt codificate greșit. Nu respinge plata medicală motive.
În lumea asigurărilor private, Muney este sigur că formula PXDX a sporit profitul corporativ. „Fără îndoială, a economisit miliarde de dolari”, a spus el.
Asigurătorii beneficiază de economii, dar toată lumea are de câștigat atunci când costurile de îngrijire a sănătății sunt reduse și îngrijirea care nu este necesară este refuzată, a spus el.
Recenzii rapide
Cigna urmărește cu atenție câte cereri de pacienți gestionează directorii săi medicali în fiecare lună. De douăsprezece ori pe an, directorii medicali primesc un tabel de punctaj sub forma unei foi de calcul care arată cât de repede au curățat cazurile PXDX.
Dopke, medicul care l-a respins pe van Terheyden, a respins 121,000 de cereri în primele două luni ale anului 2022, potrivit tabloului de bord.
Dr. Richard Capek, un alt director medical Cigna, a gestionat peste 80,000 de refuzuri instantanee în același interval de timp, arată foaia de calcul.
Dr. Paul Rossi este director medical la Cigna de peste 30 de ani. La începutul anului trecut, medicul a negat peste 63,000 de cereri PXDX în două luni.
Rossi, Dopke și Capek nu au răspuns încercărilor de a-i contacta.
Howrigon, fostul director Cigna, a spus că, deși nu a fost implicat în dezvoltarea PXDX, poate înțelege economia din spatele acestuia.
„Pune-te în pielea asigurătorului”, a spus Howrigon. „De ce să nu le respingem pe toate și să vedem care dintre ele revin în apel? Din perspectiva costurilor, are sens.”
Cigna știe că mulți pacienți vor plăti astfel de facturi, mai degrabă decât să se ocupe de necazul de a contesta o respingere, potrivit Howrigon și alți foști angajați ai companiei. Lista PXDX se concentrează pe teste și tratamente care costă de obicei câteva sute de dolari fiecare, au spus foștii angajați Cigna.
„Asigurătorii sunt foarte buni să știe când pot refuza o cerere și pacienții vor mormăi, dar totuși vor scrie un cec”, a spus Howrigon.
Muney și alți foști directori Cigna au subliniat că sistemul PXDX lasă loc pacientului și medicului lor să facă apel la decizia directorului medical de a respinge o cerere.
Dar Cigna nu se așteaptă la multe apeluri. Într-un document corporativ, Cigna a estimat că doar 5% dintre oameni ar face apel la o respingere rezultată dintr-o revizuire PXDX.
„O experiență negativă a clienților”
În 2014, Cigna a luat în considerare adăugarea unei noi proceduri la lista PXDX pentru a fi semnalată pentru refuzuri automate.
Testarea sistemului nervos autonom poate ajuta la stabilirea dacă un pacient bolnav suferă de leziuni ale nervilor cauzate de diabet sau de o varietate de boli autoimune. Nu este o procedură foarte complicată - durează aproximativ o oră - și costă câteva sute de dolari per test.
Testul este versatil și neinvaziv, nefiind nevoie de ace. Pacientul trece printr-o mână de verificări ale ritmului cardiac, răspunsului la transpirație, echilibrului și a altor funcții de bază ale corpului.
La acea vreme, Cigna plătea pentru fiecare cerere pentru testul nervos fără a se obosi să se uite la dosarul pacientului, potrivit a corporativ prezentare. Oficialii Cigna cântăreau costurile și beneficiile adăugării procedurii pe listă. "Ce se intampla acum?" a întrebat prezentarea. „Plătiți pentru toate condițiile fără revizuire.”
Adăugând testul nervos pe lista PXDX, au estimat oficialii Cigna, asigurătorul ar respinge peste 17,800 de daune pe an pe care le-a acoperit cândva. Ar plăti pentru test pentru anumite condiții, dar ar refuza plata pentru altele.
Aceste refuzuri ar „crea o experiență negativă pentru clienți” și un „potențial de creștere a costurilor din buzunar”, a recunoscut prezentarea companiei.
Dar ar economisi aproximativ 2.4 milioane de dolari pe an în costuri medicale, se arată în prezentare.
Cigna a adăugat testul pe listă.
„Nu este un medicament bun”
Când van Terheyden a primit prima notificare de negare de la Cigna la începutul anului trecut, a avut câteva răspunsuri despre diagnosticul său. Testul de sânge pe care Cigna l-a considerat „nu este necesar din punct de vedere medical” a confirmat o deficiență de vitamina D. Medicul lui avusese dreptate și i-a recomandat suplimente pentru a crește nivelul de vitamine al lui van Terheyden.

Totuși, van Terheyden a continuat să-și împingă apelul cu Cigna într-un proces care a devenit mai derutant. În primul rând, un alt medic Cigna a analizat cazul și a susținut negarea inițială. Testul de sânge nu a fost necesar, a insistat Cigna, deoarece nu s-a constatat până acum că van Terheyden nu are suficientă vitamina D.
„Înregistrările nu au arătat că ați avut o deficiență de vitamina D documentată anterior”, a declarat o scrisoare de respingere emisă de Cigna în aprilie. Cum trebuia van Terheyden să documenteze o deficiență de vitamina D fără un test? Scrisoarea a fost semnată de un director medical Cigna pe nume Barry Brenner.
Brenner nu a răspuns solicitărilor de comentarii.
Apoi, așa cum a permis planul său, van Terheyden a dus respingerea lui Cigna la o evaluare externă de către un evaluator independent.
La sfârșitul lunii iunie - la șapte luni după testul de sânge - un medic extern care nu lucra pentru Cigna a revizuit dosarul medical al lui van Terheyden și a stabilit că testul era justificat.
Testul de sânge în cauză „confirmă diagnosticul de deficit de Vit-D”, se arată în raportul MCMC, o companie care oferă recenzii medicale independente. Cigna a plătit în cele din urmă factura lui van Terheyden. „Acest pacient este expus riscului de fractură osoasă fără suplimente adecvate”, a scris recenzentul MCMC. „Testurile au fost necesare și adecvate din punct de vedere medical.”
Van Terheyden nu știa nimic despre capriciile sistemului de refuz PXDX înainte de a primi nota de 350 de dolari. Dar a simțit că foarte puțini pacienți au împins la fel de tare cum făcuse el în apelurile sale.
Ca medic, a spus van Terheyden, este uluit de politicile companiei.
„Nu este un medicament bun. Nu este grija de pacienti. Ajungi prin a te întreba: De ce ar face asta dacă scopul lor final este să aibă grijă de pacient?” el a spus.
„Din punct de vedere intelectual, pot să înțeleg. Ca medic, nu pot. Pentru mine, mi se pare greșit.”
În cele un minut și șase secunde în care ai fost pe această pagină, medicii lui Cigna ar fi putut respinge 79 de pretenții, conform documentelor companiei.
ZNetwork este finanțat exclusiv prin generozitatea cititorilor săi.
Donează

