Toen de hardnekkige pijn in de botten van Nick van Terheyden niet weg wilde gaan, had zijn arts een vermoeden wat er aan de hand was.
Zonder voldoende vitamine D in het bloed zal het lichaam die essentiële voedingsstof uit de botten halen. Als een vitamine D-tekort onbehandeld blijft, kan dit leiden tot osteoporose.
Een bloedtest in het najaar van 2021 bevestigde de diagnose van de dokter, en Van Terheyden verwachtte dat het verzekeringsplan van zijn bedrijf, beheerd door Cigna, de kosten van het bloedonderzoek zou dekken. In plaats daarvan stuurde Cigna Van Terheyden een brief waarin hij uitlegde dat het de test van $ 350 niet zou betalen omdat deze niet ‘medisch noodzakelijk’ was.
De brief was ondertekend door een van de medisch directeuren van Cigna, een arts die bij het bedrijf in dienst was om verzekeringsclaims te beoordelen.
Iets aan de ontkenningsbrief viel niet goed bij Van Terheyden, een 58-jarige inwoner van Maryland. “Dit was een klinische beslissing waar iemand over twijfelde die mij niet kende”, zegt Van Terheyden, zelf arts en specialist die in de spoedeisende hulp in Groot-Brittannië had gewerkt.

De vage formulering deed Van Terheyden vermoeden dat Dr. Cheryl Dopke, de medisch directeur die het ondertekende, niet veel zorg had besteed aan zijn zaak.
Van Terheyden had gelijk als hij achterdochtig was. Zijn claim was slechts een van de ongeveer 60,000 die Dopke vorig jaar in één maand ontkende, volgens interne Cigna-documenten die zijn beoordeeld door ProPublica en The Capitol Forum.
De afwijzing van de claim van Van Terheyden was typerend voor Cigna, een van de grootste verzekeraars van het land. Het bedrijf heeft een systeem gebouwd waarmee artsen een claim op medische gronden onmiddellijk kunnen afwijzen zonder het patiëntendossier te openen, waardoor mensen met onverwachte rekeningen achterblijven, zo blijkt uit bedrijfsdocumenten en interviews met voormalige Cigna-functionarissen. Vorig jaar hebben Cigna-artsen in een periode van twee maanden ruim 300,000 verzoeken om betaling via deze methode afgewezen, waarbij ze gemiddeld 1.2 seconden aan elke zaak besteedden, zo blijkt uit de documenten. Het bedrijf heeft gemeld dat het zorgplannen dekt of beheert 18 miljoen mensen.
Voordat zorgverzekeraars claims om medische redenen afwijzen, moeten bedrijfsartsen deze beoordelen, in overeenstemming met de verzekeringswetten en -regelgeving in veel staten. Van medische directeuren wordt verwacht dat ze patiëntendossiers onderzoeken, het dekkingsbeleid beoordelen en hun expertise gebruiken om te beslissen of ze claims goedkeuren of weigeren, aldus toezichthouders. Dit proces helpt oneerlijke weigeringen te voorkomen.
Maar het Cigna-beoordelingssysteem dat de claim van Van Terheyden blokkeerde, omzeilt deze stappen. Medische directeuren zien geen patiëntendossiers en maken geen gebruik van hun medisch oordeel, zeggen voormalige werknemers van het bedrijf die bekend zijn met het systeem. In plaats daarvan doet een computer het werk. Een Cigna-algoritme signaleert discrepanties tussen diagnoses en wat het bedrijf als acceptabele tests en procedures voor die aandoeningen beschouwt. Bedrijfsartsen tekenen de weigeringen vervolgens in batches af, blijkt uit interviews met voormalige werknemers die spraken op voorwaarde van anonimiteit.
“We klikken letterlijk en leggen het voor”, zei een voormalige Cigna-arts. "Het kost allemaal 10 seconden om 50 tegelijk te doen."
Niet alle claims worden via dit beoordelingssysteem verwerkt. Voor degenen die dat wel zijn, is het onduidelijk hoeveel er zijn goedgekeurd en hoeveel er naar artsen worden doorgestuurd voor automatische weigering.
Verzekeringsexperts zetten het beoordelingssysteem van Cigna in vraag.
Patiënten verwachten dat verzekeraars hen eerlijk behandelen en elke claim zinvol beoordelen, zegt Dave Jones, de voormalige verzekeringscommissaris van Californië. Onder Californische regelgevingmoeten verzekeraars claims van patiënten in overweging nemen met behulp van een ‘grondig, eerlijk en objectief onderzoek’.
"Het is moeilijk voor te stellen dat het besteden van slechts enkele seconden aan het bekijken van medische dossiers in overeenstemming is met de Californische wet", aldus Jones. “Ik denk dat dit op zijn minst een onderzoek rechtvaardigt.”
Binnen Cigna vroegen sommige leidinggevenden zich af of zulke snelle weigeringen wel in overeenstemming waren met de wet, aldus een voormalig directeur die op voorwaarde van anonimiteit sprak omdat hij nog steeds met verzekeraars samenwerkt.
“We dachten dat het misschien in een juridische grijze zone zou vallen”, zei de voormalige Cigna-functionaris, die hielp bij het opzetten van het programma. "We hebben het idee naar de juridische afdeling gestuurd, en zij hebben het teruggestuurd met de mededeling dat het in orde was."
Cigna heeft zijn beoordelingssysteem meer dan tien jaar geleden ingevoerd, maar verzekeringsbestuurders zeggen dat soortgelijke systemen in verschillende vormen in de hele sector hebben bestaan.
In een schriftelijke reactie zei Cigna dat de berichtgeving door ProPublica en The Capitol Forum “bevooroordeeld en onvolledig” was.
Cigna zei dat het beoordelingssysteem is opgezet om “de betaling van claims voor bepaalde routinematige screenings te versnellen”, schreef Cigna. “Hierdoor kunnen we claims automatisch goedkeuren wanneer deze met de juiste diagnosecodes worden ingediend.”
Op de vraag of Cigna-artsen dankzij het beoordelingsproces, bekend als PXDX, claims kunnen afwijzen zonder deze te onderzoeken, zei het bedrijf dat de beschrijving ‘onjuist’ was. Het weigerde herhaaldelijk verdere vragen te beantwoorden of aanvullende details te verstrekken. (De ziektekostenverzekering voor ProPublica-werknemers wordt aangeboden door Cigna.)
Voormalige artsen van Cigna bevestigden dat het beoordelingssysteem werd gebruikt om claims snel af te wijzen. Een interne bedrijfsspreadsheet, bekeken door de nieuwsorganisaties, vermeldt de namen van de medische directeuren van Cigna en het aantal behandelde gevallen in een kolom met als kop ‘PxDx’. De voormalige artsen zeiden dat de cijfers het totale aantal ontkenningen vertegenwoordigen. Cigna reageerde niet op gedetailleerde vragen over de cijfers.
De uitleg van Cigna dat haar beoordelingssysteem was ontworpen om claims goed te keuren, klopte niet voor een voormalig bedrijfsleider. “Vroeger betaalden ze al deze claims. Toen niet”, zegt Ron Howrigon, die nu een bedrijf runt dat particuliere artsen helpt bij geschillen met verzekeringsmaatschappijen. “Je hebt het over een systeem dat is gebouwd om claims te ontkennen.”
Cigna benadrukte dat haar systeem niet verhindert dat een patiënt zorg krijgt; het beslist alleen wanneer de verzekeraar niet betaalt. “Beoordelingen vinden plaats nadat de dienst aan de patiënt is verleend en leiden niet tot weigering van zorg”, aldus de verklaring.
“Ons bedrijf zet zich in voor het verbeteren van de gezondheidsresultaten, het stimuleren van waarde voor onze cliënten en klanten, en het ondersteunen van ons team van hooggekwalificeerde medische directeuren”, aldus het bedrijf.
PXDX
Het beoordelingssysteem van Cigna werd ruim tien jaar geleden ontwikkeld door een voormalige kinderarts.
Nadat hij zijn praktijk verliet, bracht dr. Alan Muney de daaropvolgende decennia door met het adviseren van verzekeraars en private equity-bedrijven over hoe ze besparingen uit gezondheidszorgplannen konden halen.
In 2010 beheerde Muney ziektekostenverzekeringen voor bedrijven die eigendom waren van Blackstone, de private-equityfirma, toen Cigna hem vroeg om te helpen bij het ontdekken van besparingen in zijn activiteiten, zei hij.
Verzekeraars hebben ruime bevoegdheden om claims voor zorg af te wijzen, maar het verwerken van die weigeringen kan elk een paar honderd dollar kosten, zeiden voormalige leidinggevenden. Normaal gesproken worden claims in het verzekeringssysteem ingevoerd, gescreend door een verpleegkundige en beoordeeld door een medisch directeur.
Voor claims met een lagere dollar was het voor Cigna goedkoper om gewoon de rekening te betalen, zei Muney.
"Ze willen geen geld uitgeven aan het beoordelen van een heleboel dingen die meer kosten om te beoordelen dan om er alleen maar voor te betalen," zei Muney.
Muney en zijn team hadden het probleem al een keer eerder opgelost. Bij UnitedHealthcare, waar Muney leidinggevende was, zei hij dat zijn groep een soortgelijk systeem heeft opgezet om artsen claims snel en massaal te laten ontkennen.
In antwoord op vragen zei UnitedHealthcare dat het technologie gebruikt waarmee het “snelle, efficiënte en gestroomlijnde dekkingsbeslissingen kan nemen op basis van ledenvoordelenplannen en klinische criteria in overeenstemming met staats- en federale wetten.” Het bedrijf ging niet rechtstreeks in op de vraag of het een systeem gebruikt dat vergelijkbaar is met Cigna.
Bij Cigna hebben Muney en zijn team een lijst opgesteld met tests en procedures die zijn goedgekeurd voor gebruik bij bepaalde ziekten. Het systeem weigerde automatisch de betaling voor een behandeling die niet voldeed aan een van de voorwaarden op de lijst. De weigeringen werden vervolgens naar de medische directeuren gestuurd, die deze claims zouden afwijzen zonder dat het patiëntendossier werd beoordeeld.
Cigna noemde de lijst uiteindelijk ‘PXDX’ – een bedrijfsafkorting voor procedure-tot-diagnose. De lijst heeft op twee manieren geld bespaard. Hierdoor kon Cigna beginnen met het afwijzen van claims die het ooit had betaald. En het maakte het goedkoper om claims af te wijzen, omdat de artsen van het bedrijf nooit een dossier hoefden te openen of een diepgaand onderzoek hoefden uit te voeren. Ze ontkenden eenvoudigweg de claims in bulk met een elektronische handtekening.
“De PXDX-dingen worden niet beoordeeld door een dokter, verpleegkundige of iets dergelijks,” zei Muney.
Het beoordelingssysteem is ontworpen om claims voor zorg te voorkomen die Cigna onnodig of zelfs schadelijk voor de patiënt achtte, zei Muney. Het beleid stelde Cigna eenvoudigweg in staat op goedkope wijze beweringen te identificeren die zij het recht had te ontkennen.
Muney zei dat het een ‘administratief gedoe’ zou zijn als bedrijfsartsen elke afwijzing van een claim handmatig zouden moeten beoordelen. En het zou betekenen dat er veel meer medische directeuren moeten worden aangenomen.
“Dat voegt administratieve kosten toe aan de geneeskunde”, zei hij. “Het is niet efficiënt.”
Maar twee voormalige Cigna-artsen, die niet bij naam genoemd wilden worden uit angst de vertrouwelijkheidsovereenkomsten met Cigna te schenden, zeiden dat het systeem oneerlijk was tegenover patiënten. Ze zeiden dat de claims die automatisch werden afgewezen, basisinformatie als ras en geslacht ontbeerden.
“Het was erg frustrerend”, zei een arts.
Sommige staatstoezichthouders hebben het PXDX-systeem van Cigna in twijfel getrokken.
In Maryland, waar Van Terheyden woont, zeiden staatsverzekeringsfunctionarissen dat het PXDX-systeem, zoals beschreven door een verslaggever, ‘enkele rode vlaggen’ oproept.
De staatswet die door werkgevers aangeschafte collectieve ziektekostenregelingen reguleert, vereist dat artsen van verzekeringsmaatschappijen objectief en flexibel zijn wanneer zij aan tafel zitten om elk geval te beoordelen.
Als de medische directeuren van Cigna “echt de output van de matchingsoftware zouden goedkeuren zonder enige aanvullende beoordeling, zou het voor de medisch directeur moeilijk zijn om aan deze vereisten te voldoen”, schreef de Maryland Insurance Administration in antwoord op vragen.
Medicare en Medicaid hebben een systeem dat automatisch ongepaste betaling van verkeerd gecodeerde claims voorkomt. Het wijst de betaling van medische kosten niet af terrein.
Binnen de wereld van de particuliere verzekeringen is Muney er zeker van dat de PXDX-formule het bedrijfsresultaat heeft verbeterd. “Het heeft ongetwijfeld miljarden dollars bespaard”, zei hij.
Verzekeraars profiteren van de besparingen, maar iedereen heeft er baat bij als de zorgkosten omlaag gaan en onnodige zorg wordt ontzegd, zei hij.
Snelle beoordelingen
Cigna houdt nauwkeurig bij hoeveel patiëntenclaims haar medisch directeuren elke maand afhandelen. Twaalf keer per jaar ontvangen medische directeuren een scorekaart in de vorm van een spreadsheet die laat zien hoe snel ze PXDX-gevallen hebben opgelost.
Dopke, de arts die Van Terheyden afwees, heeft in de eerste twee maanden van 121,000 2022 claims afgewezen, blijkt uit de scorekaart.
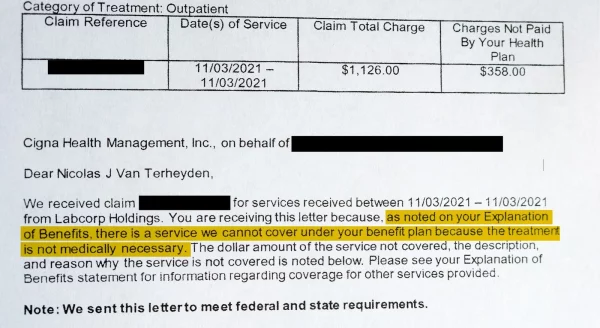
Dr. Richard Capek, een andere medisch directeur van Cigna, behandelde in dezelfde periode meer dan 80,000 onmiddellijke weigeringen, zo bleek uit de spreadsheet.
Dr. Paul Rossi is al meer dan 30 jaar medisch directeur bij Cigna. Begin vorig jaar ontkende de arts in twee maanden tijd ruim 63,000 PXDX-claims.
Rossi, Dopke en Capek reageerden niet op pogingen om contact met hen op te nemen.
Howrigon, de voormalige directeur van Cigna, zei dat hij, hoewel hij niet betrokken was bij de ontwikkeling van PXDX, de economische aspecten erachter kan begrijpen.
‘Verplaats jezelf in de schoenen van de verzekeraar,’ zei Howrigon. ‘Waarom ontkennen we ze niet gewoon allemaal en kijken we welke in beroep gaan? Vanuit kostenperspectief is het logisch.”
Volgens Howrigon en andere voormalige werknemers van het bedrijf weet Cigna dat veel patiënten dergelijke rekeningen zullen betalen in plaats van zich te hoeven bezighouden met de rompslomp van het in beroep gaan tegen een afwijzing. De PXDX-lijst is gericht op tests en behandelingen die doorgaans een paar honderd dollar per stuk kosten, aldus voormalige medewerkers van Cigna.
“Verzekeraars weten heel goed wanneer ze een claim kunnen weigeren en patiënten zullen mopperen maar toch een cheque uitschrijven”, aldus Howrigon.
Muney en andere voormalige leidinggevenden van Cigna benadrukten dat het PXDX-systeem de patiënt en zijn arts ruimte laat om in beroep te gaan tegen de beslissing van een medisch directeur om een claim af te wijzen.
Maar Cigna verwacht niet veel oproepen. In een bedrijfsdocument schatte Cigna dat slechts 5% van de mensen in beroep zou gaan tegen een weigering als gevolg van een PXDX-beoordeling.
“Een negatieve klantervaring”
In 2014 overwoog Cigna om een nieuwe procedure toe te voegen aan de PXDX-lijst die zou worden gemarkeerd voor automatische weigeringen.
Testen van het autonome zenuwstelsel kunnen helpen bepalen of een zieke patiënt lijdt aan zenuwbeschadiging veroorzaakt door diabetes of een verscheidenheid aan auto-immuunziekten. Het is geen erg ingewikkelde procedure – het duurt ongeveer een uur – en het kost een paar honderd dollar per test.
De test is veelzijdig en niet-invasief en vereist geen naalden. De patiënt doorloopt een handvol controles van de hartslag, de zweetreactie, het evenwicht en andere fundamentele lichaamsfuncties.
Destijds betaalde Cigna voor elke claim voor de zenuwtest zonder de moeite te nemen om naar het patiëntendossier te kijken a zakelijke presentatie. Ambtenaren van Cigna wogen de kosten en baten van het toevoegen van de procedure aan de lijst af. "Wat gebeurt er nu?" vroeg de presentatie. “Betaal voor alle voorwaarden zonder beoordeling.”
Door de zenuwtest aan de PXDX-lijst toe te voegen, schatten Cigna-functionarissen, zou de verzekeraar jaarlijks meer dan 17,800 claims afwijzen die hij ooit had gedekt. Het zou voor bepaalde aandoeningen voor de test betalen, maar voor andere de betaling weigeren.
Deze ontkenningen zouden “een negatieve klantervaring creëren” en een “potentieel voor hogere eigen kosten”, erkende de bedrijfspresentatie.
Maar ze zouden ongeveer 2.4 miljoen dollar per jaar aan medische kosten besparen, aldus de presentatie.
Cigna heeft de test aan de lijst toegevoegd.
“Het is geen goed medicijn”
Tegen de tijd dat Van Terheyden begin vorig jaar zijn eerste weigeringsbericht van Cigna ontving, had hij enkele antwoorden over zijn diagnose. De bloedtest die Cigna ‘medisch niet noodzakelijk’ achtte, had een vitamine D-tekort bevestigd. Zijn arts had gelijk gehad en adviseerde supplementen om het vitamineniveau van Van Terheyden te verhogen.

Toch bleef Van Terheyden zijn beroep bij Cigna aandringen in een proces dat steeds verbijsterender werd. Eerst beoordeelde een andere Cigna-arts de zaak en bleef bij de oorspronkelijke ontkenning. Het bloedonderzoek was onnodig, benadrukte Cigna, omdat van Terheyden nog nooit eerder een tekort aan vitamine D was gebleken.
“Uit de gegevens bleek niet dat u een eerder gedocumenteerd vitamine D-tekort had”, aldus een ontkenningsbrief die in april door Cigna werd uitgegeven. Hoe moest Van Terheyden een vitamine D-tekort aantonen zonder een test? De brief werd ondertekend door Barry Brenner, medisch directeur van Cigna.
Brenner reageerde niet op verzoeken om commentaar.
Vervolgens legde Van Terheyden, zoals toegestaan door zijn plan, de afwijzing van Cigna voor aan een externe beoordeling door een onafhankelijke recensent.
Eind juni – zeven maanden na de bloedtest – beoordeelde een externe arts die niet voor Cigna werkte het medische dossier van Van Terheyden en stelde vast dat de test gerechtvaardigd was.
De bloedtest in kwestie “bevestigt de diagnose van vitamine D-tekort”, staat in het rapport van MCMC, een bedrijf dat onafhankelijke medische beoordelingen verstrekt. Cigna betaalde uiteindelijk de rekening van Van Terheyden. "Deze patiënt loopt het risico op botbreuken zonder de juiste supplementen", schreef de recensent van MCMC. “Het testen was medisch noodzakelijk en passend.”
Van Terheyden wist niets van de grillen van het PXDX-weigeringssysteem voordat hij het biljet van $ 350 ontving. Maar hij voelde wel dat maar heel weinig patiënten zo hard aandrong als hij in zijn oproepen had gedaan.
Als arts, zegt Van Terheyden, staat hij versteld van het beleid van het bedrijf.
'Het is geen goed medicijn. Het is geen zorg voor patiënten. Uiteindelijk vraag je jezelf af: waarom zouden ze dit doen als het hun uiteindelijke doel is om voor de patiënt te zorgen? hij zei.
“Intellectueel kan ik het begrijpen. Als arts kan ik dat niet. Voor mij voelt het verkeerd.”
In de één minuut en zes seconden dat u op deze pagina was, hadden de artsen van Cigna 79 claims kunnen weigeren, volgens bedrijfsdocumenten.
ZNetwork wordt uitsluitend gefinancierd door de vrijgevigheid van zijn lezers.
Doneren

