Apabila sakit degil pada tulang Nick van Terheyden tidak akan reda, doktornya mempunyai firasat apa yang salah.
Tanpa vitamin D yang mencukupi dalam darah, tubuh akan menarik nutrien penting itu daripada tulang. Jika tidak dirawat, kekurangan vitamin D boleh menyebabkan osteoporosis.
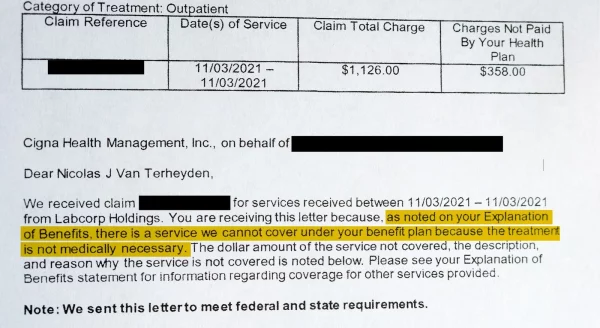
Ujian darah pada musim luruh 2021 mengesahkan diagnosis doktor, dan van Terheyden menjangkakan pelan insurans syarikatnya, yang diuruskan oleh Cigna, untuk menampung kos kerja darah itu. Sebaliknya, Cigna menghantar surat kepada van Terheyden yang menjelaskan bahawa ia tidak akan membayar untuk ujian $350 kerana ia tidak "perlu dari segi perubatan."
Surat itu ditandatangani oleh salah seorang pengarah perubatan Cigna, seorang doktor yang digaji oleh syarikat itu untuk menyemak tuntutan insurans.
Sesuatu tentang surat penafian itu tidak sesuai dengan van Terheyden, seorang penduduk Maryland berusia 58 tahun. "Ini adalah keputusan klinikal yang diduga oleh seseorang yang tidak mengetahui tentang saya," kata van Terheyden, seorang doktor sendiri dan pakar yang pernah bekerja dalam penjagaan kecemasan di United Kingdom.

Kata-kata yang tidak jelas itu membuatkan van Terheyden mengesyaki bahawa Dr. Cheryl Dopke, pengarah perubatan yang menandatanganinya, tidak mengambil berat tentang kesnya.
Van Terheyden betul untuk curiga. Tuntutannya hanyalah satu daripada kira-kira 60,000 yang Dopke nafikan dalam satu bulan tahun lepas, menurut rekod dalaman Cigna yang disemak oleh ProPublica dan The Capitol Forum.
Penolakan tuntutan van Terheyden adalah tipikal bagi Cigna, salah satu syarikat insurans terbesar di negara itu. Syarikat itu telah membina sistem yang membolehkan doktornya menolak dengan serta-merta tuntutan atas alasan perubatan tanpa membuka fail pesakit, meninggalkan orang ramai dengan bil yang tidak dijangka, menurut dokumen korporat dan temu bual dengan bekas pegawai Cigna. Dalam tempoh dua bulan tahun lepas, doktor Cigna menafikan lebih 300,000 permintaan untuk pembayaran menggunakan kaedah ini, menghabiskan purata 1.2 saat untuk setiap kes, dokumen menunjukkan. Syarikat telah melaporkan ia meliputi atau mentadbir pelan penjagaan kesihatan untuk 18 juta orang.
Sebelum penanggung insurans kesihatan menolak tuntutan atas sebab perubatan, doktor syarikat mesti menyemaknya, mengikut undang-undang dan peraturan insurans di banyak negeri. Pengarah perubatan dijangka memeriksa rekod pesakit, menyemak dasar perlindungan dan menggunakan kepakaran mereka untuk memutuskan sama ada untuk meluluskan atau menolak tuntutan, kata pengawal selia. Proses ini membantu mengelakkan penafian yang tidak adil.
Tetapi sistem semakan Cigna yang menyekat tuntutan van Terheyden memintas langkah tersebut. Pengarah perubatan tidak melihat sebarang rekod pesakit atau menggunakan pertimbangan perubatan mereka, kata bekas pekerja syarikat yang biasa dengan sistem itu. Sebaliknya, komputer melakukan kerja. Algoritma Cigna menandakan ketidakpadanan antara diagnosis dan perkara yang dianggap oleh syarikat sebagai ujian dan prosedur yang boleh diterima untuk penyakit tersebut. Doktor syarikat kemudian menandatangani penafian itu secara berkelompok, menurut temu bual dengan bekas pekerja yang bercakap dengan syarat tidak mahu namanya disiarkan.
"Kami benar-benar mengklik dan menyerahkan," kata seorang bekas doktor Cigna. "Ia mengambil masa 10 saat untuk melakukan 50 pada satu masa."
Tidak semua tuntutan diproses melalui sistem semakan ini. Bagi mereka yang demikian, tidak jelas berapa ramai yang diluluskan dan berapa ramai yang disalurkan kepada doktor untuk penafian automatik.
Pakar insurans mempersoalkan sistem semakan Cigna.
Pesakit mengharapkan penanggung insurans untuk melayan mereka secara adil dan bermakna menyemak setiap tuntutan, kata Dave Jones, bekas pesuruhjaya insurans California. Di bawah Peraturan California, penanggung insurans mesti mempertimbangkan tuntutan pesakit menggunakan "penyiasatan yang teliti, adil dan objektif."
"Sukar untuk membayangkan bahawa menghabiskan hanya beberapa saat untuk menyemak rekod perubatan mematuhi undang-undang California," kata Jones. "Sekurang-kurangnya, saya percaya ia memerlukan siasatan."
Di dalam Cigna, beberapa eksekutif mempersoalkan sama ada membuat penafian pantas itu memenuhi undang-undang, menurut seorang bekas eksekutif yang bercakap dengan syarat tidak mahu namanya disiarkan kerana dia masih bekerja dengan syarikat insurans.
"Kami fikir ia mungkin jatuh ke dalam zon kelabu undang-undang," kata bekas pegawai Cigna, yang membantu menyusun program itu. "Kami menghantar idea itu kepada undang-undang, dan mereka menghantarnya semula dengan mengatakan ia OK."
Cigna mengguna pakai sistem semakannya lebih sedekad lalu, tetapi eksekutif insurans berkata sistem serupa telah wujud dalam pelbagai bentuk di seluruh industri.
Dalam jawapan bertulis, Cigna berkata laporan oleh ProPublica dan The Capitol Forum adalah "berat sebelah dan tidak lengkap."
Cigna berkata sistem semakannya dicipta untuk "mempercepatkan pembayaran tuntutan untuk pemeriksaan rutin tertentu," tulis Cigna. "Ini membolehkan kami meluluskan tuntutan secara automatik apabila ia diserahkan dengan kod diagnosis yang betul."
Apabila ditanya sama ada proses semakannya, yang dikenali sebagai PXDX, membolehkan doktor Cigna menolak tuntutan tanpa memeriksanya, syarikat itu berkata keterangan itu "tidak betul." Ia berulang kali menolak untuk menjawab soalan lanjut atau memberikan butiran tambahan. (Insurans kesihatan pekerja ProPublica disediakan oleh Cigna.)
Bekas doktor Cigna mengesahkan bahawa sistem semakan digunakan untuk menolak tuntutan dengan cepat. Hamparan korporat dalaman, yang dilihat oleh organisasi berita, menyenaraikan nama pengarah perubatan Cigna dan bilangan kes yang dikendalikan setiap satu dalam lajur bertajuk "PxDx." Bekas doktor berkata angka itu mewakili penafian total. Cigna tidak menjawab soalan terperinci mengenai nombor tersebut.
Penjelasan Cigna bahawa sistem semakannya telah direka untuk meluluskan tuntutan tidak masuk akal kepada seorang bekas eksekutif syarikat. “Mereka membayar semua tuntutan ini sebelum ini. Kemudian mereka tidak,” kata Ron Howrigon, yang kini menjalankan sebuah syarikat yang membantu doktor swasta dalam pertikaian dengan syarikat insurans. "Anda bercakap tentang sistem yang dibina untuk menafikan tuntutan."
Cigna menekankan bahawa sistemnya tidak menghalang pesakit daripada menerima penjagaan — ia hanya memutuskan apabila syarikat insurans tidak akan membayar. "Semakan berlaku selepas perkhidmatan telah diberikan kepada pesakit dan tidak menyebabkan sebarang penafian penjagaan," kata kenyataan itu.
"Syarikat kami komited untuk meningkatkan hasil kesihatan, memacu nilai untuk pelanggan dan pelanggan kami, dan menyokong pasukan Pengarah Perubatan berkemahiran tinggi kami," kata syarikat itu.
PXDX
Sistem semakan Cigna telah dibangunkan lebih sedekad yang lalu oleh bekas pakar pediatrik.
Selepas meninggalkan amalannya, Dr. Alan Muney menghabiskan beberapa dekad seterusnya menasihati penanggung insurans dan firma ekuiti swasta tentang cara memerah penjimatan daripada rancangan kesihatan.
Pada 2010, Muney menguruskan insurans kesihatan untuk syarikat yang dimiliki oleh Blackstone, firma ekuiti persendirian, apabila Cigna memanfaatkannya untuk membantu mengesan penjimatan dalam operasinya, katanya.
Penanggung insurans mempunyai kuasa yang luas untuk menolak tuntutan untuk penjagaan, tetapi memproses penafian tersebut boleh menelan kos beberapa ratus dolar setiap satu, kata bekas eksekutif. Biasanya, tuntutan dimasukkan ke dalam sistem insurans, disaring oleh jururawat dan disemak oleh pengarah perubatan.
Untuk tuntutan dolar yang lebih rendah, adalah lebih murah bagi Cigna untuk membayar bil sahaja, kata Muney.
"Mereka tidak mahu membelanjakan wang untuk menyemak sejumlah besar barangan yang kosnya lebih tinggi untuk disemak daripada hanya membayarnya," kata Muney.
Muney dan pasukannya telah menyelesaikan masalah itu sekali sebelum ini. Di UnitedHealthcare, di mana Muney adalah seorang eksekutif, beliau berkata kumpulannya membina sistem yang sama untuk membenarkan doktornya dengan cepat menafikan tuntutan secara pukal.
Sebagai tindak balas kepada soalan, UnitedHealthcare berkata ia menggunakan teknologi yang membolehkannya membuat "keputusan perlindungan yang pantas, cekap dan diperkemas berdasarkan pelan manfaat ahli dan kriteria klinikal yang mematuhi undang-undang negeri dan persekutuan." Syarikat itu tidak secara langsung menangani sama ada ia menggunakan sistem yang serupa dengan Cigna.
Di Cigna, Muney dan pasukannya mencipta senarai ujian dan prosedur yang diluluskan untuk digunakan dengan penyakit tertentu. Sistem akan menolak bayaran secara automatik untuk rawatan yang tidak sepadan dengan salah satu syarat dalam senarai. Penafian kemudiannya dihantar kepada pengarah perubatan, yang akan menolak tuntutan ini tanpa semakan fail pesakit.
Cigna akhirnya menetapkan senarai "PXDX" — singkatan korporat untuk prosedur-untuk-diagnosis. Senarai itu menjimatkan wang dalam dua cara. Ia membenarkan Cigna untuk mula menolak dakwaan bahawa ia pernah membayar. Dan ia menjadikannya lebih murah untuk menolak tuntutan, kerana doktor syarikat tidak pernah perlu membuka fail atau menjalankan sebarang semakan mendalam. Mereka hanya menafikan dakwaan secara pukal dengan tandatangan elektronik.
"Barang PXDX tidak disemak oleh doktor atau jururawat atau apa-apa seperti itu," kata Muney.
Sistem semakan telah direka untuk mengelakkan tuntutan untuk penjagaan yang Cigna anggap tidak diperlukan atau bahkan berbahaya kepada pesakit, kata Muney. Dasar itu hanya membenarkan Cigna mengenal pasti secara murah dakwaan bahawa ia mempunyai hak untuk menafikannya.
Muney berkata bahawa ia akan menjadi "kerumitan pentadbiran" untuk meminta doktor syarikat menyemak secara manual setiap penolakan tuntutan. Dan ini bermakna mengupah lebih ramai pengarah perubatan.
"Itu menambah perbelanjaan pentadbiran kepada perubatan," katanya. “Ia tidak cekap.”
Tetapi dua bekas doktor Cigna, yang tidak mahu dikenali namanya kerana bimbang melanggar perjanjian kerahsiaan dengan Cigna, berkata sistem itu tidak adil kepada pesakit. Mereka berkata tuntutan yang disalurkan secara automatik untuk penafian tidak mempunyai maklumat asas seperti bangsa dan jantina.
"Ia sangat mengecewakan," kata seorang doktor.
Beberapa pengawal selia negeri mempersoalkan sistem PXDX Cigna.
Di Maryland, tempat tinggal van Terheyden, pegawai insurans negeri berkata sistem PXDX seperti yang diterangkan oleh seorang wartawan menimbulkan "bendera merah."
Undang-undang negeri yang mengawal selia pelan kesihatan kumpulan yang dibeli oleh majikan memerlukan doktor syarikat insurans bersikap objektif dan fleksibel apabila mereka duduk untuk menilai setiap kes.
Jika pengarah perubatan Cigna "benar-benar mengecap keluaran perisian yang sepadan tanpa sebarang semakan tambahan, adalah sukar bagi pengarah perubatan untuk mematuhi keperluan ini," tulis Pentadbiran Insurans Maryland sebagai jawapan kepada soalan.
Medicare dan Medicaid mempunyai sistem yang secara automatik menghalang pembayaran tuntutan yang salah yang dikodkan secara salah. Ia tidak menolak bayaran untuk perubatan alasan.
Dalam dunia insurans swasta, Muney pasti formula PXDX telah meningkatkan keuntungan korporat. "Ia sudah pasti menjimatkan berbilion dolar," katanya.
Penanggung insurans mendapat manfaat daripada penjimatan itu, tetapi semua orang berpeluang mendapat keuntungan apabila kos penjagaan kesihatan diturunkan dan penjagaan yang tidak diperlukan dinafikan, katanya.
Ulasan Cepat
Cigna menjejaki dengan teliti berapa ramai pesakit yang mendakwa pengarah perubatannya mengendalikan setiap bulan. Dua belas kali setahun, pengarah perubatan menerima kad skor dalam bentuk hamparan yang menunjukkan betapa pantas mereka menyelesaikan kes PXDX.
Dopke, doktor yang menolak van Terheyden, menolak 121,000 tuntutan dalam dua bulan pertama 2022, menurut kad skor.
Dr. Richard Capek, seorang lagi pengarah perubatan Cigna, mengendalikan lebih daripada 80,000 penafian segera dalam jangka masa yang sama, hamparan menunjukkan.
Dr Paul Rossi telah menjadi pengarah perubatan di Cigna selama lebih 30 tahun. Awal tahun lepas, doktor itu menafikan lebih 63,000 tuntutan PXDX dalam masa dua bulan.
Rossi, Dopke dan Capek tidak menjawab percubaan untuk menghubungi mereka.
Howrigon, bekas eksekutif Cigna, berkata walaupun dia tidak terlibat dalam membangunkan PXDX, dia boleh memahami ekonomi di sebaliknya.
"Letakkan diri anda dalam kedudukan syarikat insurans," kata Howrigon. “Mengapa tidak dinafikan sahaja kesemuanya dan lihat yang mana satu yang akan dirayu semula? Dari perspektif kos, ia masuk akal.”
Cigna tahu bahawa ramai pesakit akan membayar bil sedemikian daripada menangani kerumitan merayu penolakan, menurut Howrigon dan bekas pekerja syarikat yang lain. Senarai PXDX tertumpu pada ujian dan rawatan yang biasanya menelan kos beberapa ratus dolar setiap satu, kata bekas pekerja Cigna.
"Penanggung insurans sangat pandai mengetahui bila mereka boleh menafikan tuntutan dan pesakit akan merungut tetapi masih menulis cek," kata Howrigon.
Muney dan bekas eksekutif Cigna yang lain menekankan bahawa sistem PXDX memberikan ruang kepada pesakit dan doktor mereka untuk merayu keputusan pengarah perubatan untuk menafikan tuntutan.
Tetapi Cigna tidak mengharapkan banyak rayuan. Dalam satu dokumen korporat, Cigna menganggarkan bahawa hanya 5% orang akan merayu penafian hasil daripada semakan PXDX.
“Pengalaman Pelanggan Negatif”
Pada tahun 2014, Cigna mempertimbangkan untuk menambah prosedur baharu pada senarai PXDX untuk dibenderakan bagi penafian automatik.
Ujian sistem saraf autonomi boleh membantu mengetahui sama ada pesakit yang sakit mengalami kerosakan saraf yang disebabkan oleh diabetes atau pelbagai penyakit autoimun. Ia bukan prosedur yang sangat terlibat — mengambil masa kira-kira sejam — dan kosnya beberapa ratus dolar setiap ujian.
Ujian ini serba boleh dan tidak invasif, tidak memerlukan jarum. Pesakit melalui beberapa pemeriksaan kadar denyutan jantung, tindak balas peluh, keseimbangan dan fungsi asas badan yang lain.
Pada masa itu, Cigna membayar setiap tuntutan untuk ujian saraf tanpa perlu melihat fail pesakit, menurut a korporat persembahan. Pegawai Cigna sedang menimbang kos dan faedah menambah prosedur ke senarai. “Apa yang berlaku sekarang?” pembentangan bertanya. “Bayar untuk semua syarat tanpa semakan.”
Dengan menambah ujian saraf ke senarai PXDX, pegawai Cigna menganggarkan, syarikat insurans akan menolak lebih daripada 17,800 tuntutan setahun yang pernah dilindunginya. Ia akan membayar ujian untuk syarat tertentu, tetapi menafikan pembayaran untuk yang lain.
Penafian ini akan "mewujudkan pengalaman pelanggan yang negatif" dan "berpotensi untuk meningkat daripada kos poket," pembentangan syarikat itu mengakui.
Tetapi mereka akan menjimatkan kira-kira $2.4 juta setahun dalam kos perubatan, kata pembentangan itu.
Cigna menambah ujian ke senarai.
“Ia Bukan Ubat Yang Baik”
Pada masa van Terheyden menerima notis penafian pertamanya daripada Cigna awal tahun lalu, dia mempunyai beberapa jawapan tentang diagnosisnya. Ujian darah yang Cigna anggap "tidak diperlukan dari segi perubatan" telah mengesahkan kekurangan vitamin D. Doktornya betul, dan mengesyorkan suplemen untuk meningkatkan tahap vitamin van Terheyden.

Namun, van Terheyden terus menolak rayuannya dengan Cigna dalam proses yang semakin membingungkan. Mula-mula, doktor Cigna yang berbeza menyemak kes itu dan berdiri dengan penafian asal. Ujian darah itu tidak diperlukan, tegas Cigna, kerana van Terheyden tidak pernah sebelum ini didapati kekurangan vitamin D yang mencukupi.
"Rekod tidak menunjukkan anda mempunyai kekurangan Vitamin D yang didokumenkan sebelum ini," menyatakan surat penafian yang dikeluarkan oleh Cigna pada bulan April. Bagaimanakah van Terheyden sepatutnya mendokumentasikan kekurangan vitamin D tanpa ujian? Surat itu ditandatangani oleh pengarah perubatan Cigna bernama Barry Brenner.
Brenner tidak menjawab permintaan untuk komen.
Kemudian, seperti yang dibenarkan oleh rancangannya, van Terheyden membawa penolakan Cigna kepada semakan luar oleh pengulas bebas.
Pada akhir Jun - tujuh bulan selepas ujian darah - seorang doktor luar yang tidak bekerja untuk Cigna menyemak rekod perubatan van Terheyden dan menentukan ujian itu wajar.
Ujian darah yang dimaksudkan "mengesahkan diagnosis kekurangan Vit-D," baca laporan daripada MCMC, sebuah syarikat yang menyediakan ulasan perubatan bebas. Cigna akhirnya membayar bil van Terheyden. "Pesakit ini berisiko patah tulang tanpa suplemen yang betul," tulis pengulas MCMC. "Ujian adalah perlu dan sesuai dari segi perubatan."
Van Terheyden tidak mengetahui apa-apa tentang keanehan sistem penafian PXDX sebelum dia menerima bil $350. Tetapi dia merasakan bahawa sangat sedikit pesakit yang menolak sekeras-kerasnya seperti yang dia lakukan dalam rayuannya.
Sebagai seorang doktor, van Terheyden berkata, dia terkejut dengan dasar syarikat.
“Ia bukan ubat yang baik. Ia tidak menjaga pesakit. Anda akhirnya bertanya kepada diri sendiri: Mengapa mereka melakukan ini jika matlamat utama mereka adalah untuk menjaga pesakit? katanya.
“Secara intelek, saya boleh memahaminya. Sebagai seorang doktor, saya tidak boleh. Bagi saya, ia rasa salah.”
Dalam satu minit dan enam saat anda berada di halaman ini, doktor Cigna boleh menafikan 79 tuntutan, menurut dokumen syarikat.
ZNetwork dibiayai semata-mata melalui kemurahan hati pembacanya.
Donate

