Kad spītīgās sāpes Nika van Terheidena kaulos nemazinājās, viņa ārsts nojauta, kas par vainu.
Ja asinīs nav pietiekami daudz D vitamīna, ķermenis izņems šo svarīgo uzturvielu no kauliem. Ja D vitamīna deficīts netiek ārstēts, tas var izraisīt osteoporozi.
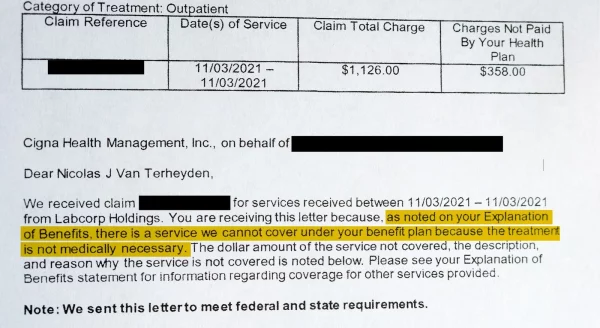
Asins analīzes 2021. gada rudenī apstiprināja ārsta diagnozi, un van Terheidens cerēja, ka viņa uzņēmuma apdrošināšanas plāns, kuru pārvalda Cigna, segs asins analīzes izmaksas. Tā vietā Cigna nosūtīja van Terheidenam vēstuli, kurā paskaidroja, ka tā nemaksās par 350 ASV dolāru pārbaudi, jo tas nav "medicīniski nepieciešams".
Vēstuli parakstījis viens no Cigna medicīnas direktoriem, ārsts, kas uzņēmumā nodarbināts apdrošināšanas atlīdzību izskatīšanai.
Kaut kas no nolieguma vēstules nepatika 58 gadus vecajam Merilendas iedzīvotājam van Terheidenam. "Tas bija klīnisks lēmums, ko uzminēja kāds, kas par mani nezina," sacīja van Terheidens, pats ārsts un speciālists, kurš Apvienotajā Karalistē strādāja neatliekamās palīdzības jomā.

Neskaidrais formulējums lika van Terheidenam aizdomāties, ka doktore Šerila Dopka, medicīnas direktore, kas to parakstījusi, nav īpaši rūpējusies par savu lietu.
Van Terheidenam bija tiesības būt aizdomīgam. Saskaņā ar iekšējiem Cigna ierakstiem, ko pārskatīja ProPublica un The Capitol Forum, viņa prasība bija tikai viena no aptuveni 60,000 XNUMX, ko Dopke noliedza vienā mēnesī pagājušajā gadā.
Van Terheidena prasības noraidīšana bija raksturīga vienam no valsts lielākajiem apdrošinātājiem Cigna. Uzņēmums ir izveidojis sistēmu, kas ļauj tās ārstiem acumirklī noraidīt prasību medicīnisku iemeslu dēļ, neatverot pacienta kartotēku, atstājot cilvēkiem negaidītus rēķinus, liecina korporatīvie dokumenti un intervijas ar bijušajām Cigna amatpersonām. Pērn divu mēnešu laikā Cigna ārsti noraidīja vairāk nekā 300,000 1.2 maksājumu pieprasījumu, izmantojot šo metodi, katram gadījumam veltot vidēji XNUMX sekundes, liecina dokumenti. Uzņēmums ir ziņojis, ka tas sedz vai pārvalda veselības aprūpes plānus 18 miljoni cilvēku.
Pirms veselības apdrošinātāji noraida prasības medicīnisku iemeslu dēļ, uzņēmuma ārstiem tie ir jāpārskata saskaņā ar apdrošināšanas likumiem un noteikumiem daudzos štatos. Paredzams, ka medicīnas direktori pārbaudīs pacientu ierakstus, pārskatīs seguma politiku un izmantos savas zināšanas, lai izlemtu, vai apstiprināt vai noraidīt prasības, sacīja regulatori. Šis process palīdz izvairīties no negodīgiem atteikumiem.
Taču Cigna pārskatīšanas sistēma, kas bloķēja van Terheidena prasību, apiet šīs darbības. Medicīnas direktori neredz nekādus pacientu ierakstus un neizmanto savu medicīnisko spriedumu, sacīja bijušie uzņēmuma darbinieki, kas pārzina sistēmu. Tā vietā darbu veic dators. Cigna algoritms atzīmē neatbilstības starp diagnozēm un to, ko uzņēmums uzskata par pieņemamiem testiem un procedūrām šīm slimībām. Uzņēmuma ārsti pēc tam pa daļām paraksta atteikumus, liecina intervijām ar bijušajiem darbiniekiem, kuri vēlējās palikt anonīmi.
"Mēs burtiski noklikšķinām un iesniedzam," sacīja kāds bijušais Cigna ārsts. "Lai vienlaikus paveiktu 10, ir vajadzīgas visas 50 sekundes."
Ne visas prasības tiek apstrādātas, izmantojot šo pārskatīšanas sistēmu. Nav skaidrs, cik daudzi ir apstiprināti un cik tiek nosūtīti ārstiem automātiskai atteikšanai.
Apdrošināšanas eksperti apšaubīja Cigna pārskatīšanas sistēmu.
Pacienti sagaida, ka apdrošinātāji pret viņiem izturēsies godīgi un jēgpilni izskatīs katru prasību, sacīja Deivs Džonss, bijušais Kalifornijas apdrošināšanas komisārs. Zem Kalifornijas noteikumi, apdrošinātājiem ir jāapsver pacientu prasības, izmantojot "rūpīgu, godīgu un objektīvu izmeklēšanu".
"Ir grūti iedomāties, ka tikai sekunžu pavadīšana medicīnisko ierakstu pārskatīšanai atbilst Kalifornijas likumam," sacīja Džonss. "Es uzskatu, ka tas vismaz attaisno izmeklēšanu."
Saskaņā ar vienu bijušo vadītāju, kurš vēlējās palikt anonīms, jo joprojām strādā ar apdrošinātājiem, daži Cigna vadītāji apšaubīja, vai tik ātru atteikumu sniegšana atbilst likumam.
"Mēs domājām, ka tas varētu nonākt likumīgā pelēkajā zonā," sacīja bijusī Cigna amatpersona, kas palīdzēja izveidot programmu. "Mēs nosūtījām ideju juridiskajai iestādei, un viņi to nosūtīja atpakaļ, sakot, ka tas ir kārtībā."
Cigna savu pārskatīšanas sistēmu pieņēma vairāk nekā pirms desmit gadiem, taču apdrošināšanas vadītāji saka, ka līdzīgas sistēmas dažādos veidos pastāvējušas visā nozarē.
Rakstiskā atbildē Cigna teica, ka ProPublica un The Capitol Forum ziņojumi bija "neobjektīvi un nepilnīgi".
Cigna sacīja, ka tās pārskatīšanas sistēma tika izveidota, lai "paātrinātu prasību samaksu par noteiktiem ikdienas pārbaudēm", rakstīja Cigna. "Tas ļauj mums automātiski apstiprināt pretenzijas, kad tās tiek iesniegtas ar pareiziem diagnozes kodiem."
Uz jautājumu, vai tā pārskatīšanas process, kas pazīstams kā PXDX, ļauj Cigna ārstiem noraidīt apgalvojumus, tos nepārbaudot, uzņēmums atbildēja, ka apraksts ir "nepareizs". Tā atkārtoti atteicās atbildēt uz papildu jautājumiem vai sniegt papildu informāciju. (ProPublica darbinieku veselības apdrošināšanu nodrošina Cigna.)
Bijušie Cigna ārsti apstiprināja, ka pārskatīšanas sistēma tika izmantota, lai ātri noraidītu prasības. Iekšējā korporatīvajā izklājlapā, ko skata ziņu organizācijas, ir norādīti Cigna medicīnas direktoru vārdi un katras lietas izskatīšanas gadījumu skaits kolonnā ar virsrakstu “PxDx”. Bijušie ārsti teica, ka skaitļi atspoguļo pilnīgu noliegumu. Cigna neatbildēja uz detalizētiem jautājumiem par numuriem.
Cigna paskaidrojums, ka tā pārskatīšanas sistēma ir izstrādāta, lai apstiprinātu pretenzijas, nebija jēga vienam bijušajam uzņēmuma vadītājam. "Viņi iepriekš maksāja visas šīs prasības. Tad viņi nebija,” sacīja Rons Horigons, kurš tagad vada uzņēmumu, kas palīdz privātajiem ārstiem strīdos ar apdrošināšanas kompānijām. "Jūs runājat par sistēmu, kas izveidota, lai noliegtu pretenzijas."
Cigna uzsvēra, ka tās sistēma neliedz pacientam saņemt aprūpi — tā tikai izlemj, kad apdrošinātājs nemaksās. "Pārskatīšanas notiek pēc tam, kad pacientam ir sniegts pakalpojums, un to rezultātā netiek atteikta aprūpe," teikts paziņojumā.
"Mūsu uzņēmums ir apņēmies uzlabot veselības rezultātus, palielināt vērtību mūsu klientiem un klientiem un atbalstīt mūsu augsti kvalificētu medicīnas direktoru komandu," sacīja uzņēmums.
PXDX
Cigna pārskatīšanas sistēmu pirms vairāk nekā desmit gadiem izstrādāja bijušais pediatrs.
Pēc prakses pamešanas Dr. Alans Munijs vairākas nākamās desmitgades pavadīja, konsultējot apdrošinātājus un privātā kapitāla uzņēmumus par to, kā izspiest ietaupījumus no veselības plāniem.
Viņš sacīja, ka 2010. gadā Muney pārvaldīja privātā kapitāla uzņēmumam Blackstone piederošo uzņēmumu veselības apdrošināšanu, kad Cigna viņu izmantoja, lai palīdzētu noteikt ietaupījumus tās darbībā.
Apdrošinātājiem ir plašas pilnvaras noraidīt prasības par aprūpi, taču šo atteikumu apstrāde var izmaksāt dažus simtus dolāru katram, sacīja bijušie vadītāji. Parasti prasības tiek ievadītas apdrošināšanas sistēmā, tās pārbauda medmāsa un izskata medicīnas direktors.
Mazāku dolāru prasībām Cignai bija lētāk vienkārši samaksāt rēķinu, sacīja Muney.
"Viņi nevēlas tērēt naudu, lai pārskatītu veselu virkni lietu, kuru pārskatīšana maksā vairāk nekā tikai maksāt par to," sacīja Munijs.
Muney un viņa komanda jau vienu reizi bija atrisinājuši problēmu. Uzņēmums UnitedHealthcare, kur Muney bija izpilddirektors, viņš teica, ka viņa grupa izveidoja līdzīgu sistēmu, lai ļautu saviem ārstiem ātri noraidīt prasības vairumā.
Atbildot uz jautājumiem, UnitedHealthcare teica, ka tā izmanto tehnoloģiju, kas ļauj tai pieņemt "ātrus, efektīvus un racionālus lēmumus par segumu, pamatojoties uz dalībnieku pabalstu plāniem un klīniskajiem kritērijiem saskaņā ar valsts un federālajiem likumiem." Uzņēmums tieši nenorādīja, vai tas izmanto sistēmu, kas līdzīga Cigna.
Cigna Muney un viņa komanda izveidoja sarakstu ar pārbaudēm un procedūrām, kas apstiprinātas lietošanai ar noteiktām slimībām. Sistēma automātiski atteiktu iemaksu par ārstēšanu, kas neatbilst kādam no sarakstā iekļautajiem nosacījumiem. Pēc tam atteikumi tika nosūtīti medicīnas direktoriem, kuri noraidīja šīs prasības, nepārskatot pacienta lietu.
Cigna beidzot noteica sarakstu “PXDX” — korporatīvo saīsinājumu diagnostikas procedūrām. Saraksts ietaupīja naudu divos veidos. Tas ļāva Cignai sākt noraidīt pretenzijas, ko tā kādreiz bija samaksājusi. Un tas padarīja lētāku prasību noraidīšanu, jo uzņēmuma ārstiem nekad nebija jāatver fails vai jāveic padziļināta pārbaude. Viņi vienkārši noraidīja prasības vairumā ar elektronisko parakstu.
"PXDX saturu nepārskata ārsts vai medmāsa vai kas tamlīdzīgs," sacīja Munijs.
Pārskatīšanas sistēma tika izstrādāta, lai novērstu prasības par aprūpi, kuras Cigna uzskatīja par nevajadzīgām vai pat kaitīgām pacientam, sacīja Muney. Politika vienkārši ļāva Cignai lēti identificēt apgalvojumus, kurus tai bija tiesības noliegt.
Muney sacīja, ka būtu "administratīvas grūtības" pieprasīt uzņēmuma ārstiem manuāli pārskatīt katru prasības noraidījumu. Un tas nozīmētu pieņemt darbā daudz vairāk medicīnas direktoru.
"Tas medicīnai palielina administratīvos izdevumus," viņš teica. "Tas nav efektīvi."
Taču divi bijušie Cigna ārsti, kuri nevēlējās tikt identificēti pēc vārda, baidoties lauzt konfidencialitātes līgumus ar Cigna, sacīja, ka sistēma ir negodīga pret pacientiem. Viņi teica, ka apgalvojumiem, kas automātiski novirzīti uz noliegšanu, trūkst tādas pamatinformācijas kā rase un dzimums.
"Tas bija ļoti nomākts," sacīja viens ārsts.
Daži valsts regulatori apšaubīja Cigna PXDX sistēmu.
Merilendā, kur dzīvo van Terheidens, štata apdrošināšanas amatpersonas sacīja, ka reportiera aprakstītā PXDX sistēma izceļ "dažus sarkanos karogus".
Valsts likums, kas regulē darba devēju iegādātos grupu veselības plānus, nosaka, ka apdrošināšanas kompāniju ārstiem ir jābūt objektīviem un elastīgiem, kad viņi apsēžas, lai izvērtētu katru gadījumu.
Ja Cigna medicīnas direktori "patiesi apzīmogo atbilstošās programmatūras izvadi bez papildu pārbaudes, medicīnas direktoram būtu grūti izpildīt šīs prasības", atbildot uz jautājumiem, rakstīja Merilendas apdrošināšanas administrācija.
Medicare un Medicaid ir sistēma, kas automātiski novērš nepareizu prasījumu apmaksu, kas ir nepareizi kodēti. Tas nenoraida samaksu par medicīnas pakalpojumiem pamatojums.
Privātās apdrošināšanas pasaulē Muney ir pārliecināts, ka PXDX formula ir uzlabojusi korporatīvo peļņu. "Tas neapšaubāmi ir ietaupījis miljardus dolāru," viņš teica.
Apdrošinātāji gūst labumu no ietaupījumiem, bet visi ir ieguvēji, ja tiek samazinātas veselības aprūpes izmaksas un tiek liegta nevajadzīga aprūpe, viņš teica.
Ātras atsauksmes
Cigna rūpīgi izseko, cik pacientu sūdzību saņem tās medicīnas direktori katru mēnesi. Divpadsmit reizes gadā medicīnas direktori saņem rezultātu karti izklājlapas veidā, kas parāda, cik ātri viņi ir notīrījuši PXDX gadījumus.
Dopke, ārsts, kurš noraidīja van Terheidenu, 121,000. gada pirmajos divos mēnešos noraidīja 2022 XNUMX prasību saskaņā ar rezultātu karti.
Dr. Ričards Kapeks, cits Cigna medicīnas direktors, tajā pašā laika posmā apstrādāja vairāk nekā 80,000 XNUMX tūlītēju atteikumu, liecina izklājlapa.
Dr Pols Rosi ir bijis Cigna medicīnas direktors vairāk nekā 30 gadus. Pagājušā gada sākumā ārsts divu mēnešu laikā noraidīja vairāk nekā 63,000 XNUMX PXDX prasību.
Rossi, Dopke un Kapeks nereaģēja uz mēģinājumiem ar viņiem sazināties.
Bijušais Cigna izpilddirektors Horigons sacīja, ka, lai gan viņš nav iesaistīts PXDX izstrādē, viņš var saprast aiz tā esošo ekonomiku.
"Iestājies apdrošinātāja vietā," sacīja Horigons. “Kāpēc gan vienkārši nenoliegt tos visus un nepaskatīties, kuri no tiem atgriezīsies pēc apelācijas? No izmaksu viedokļa tas ir loģiski.
Cigna zina, ka daudzi pacienti maksās šādus rēķinus, nevis nodarbosies ar grūtībām, kas saistītas ar noraidījuma pārsūdzēšanu, norāda Horigons un citi uzņēmuma bijušie darbinieki. PXDX saraksts ir vērsts uz testiem un ārstēšanu, kas parasti maksā dažus simtus dolāru katra, sacīja bijušie Cigna darbinieki.
"Apdrošinātāji ļoti labi zina, kad viņi var noraidīt prasību, un pacienti kurnēs, bet tomēr izrakstīs čeku," sacīja Hourigons.
Muney un citi bijušie Cigna vadītāji uzsvēra, ka PXDX sistēma atstāj iespēju pacientam un viņa ārstam pārsūdzēt medicīnas direktora lēmumu noraidīt prasību.
Taču daudz aicinājumu Cigna negaida. Vienā korporatīvajā dokumentā Cigna lēsa, ka tikai 5% cilvēku pārsūdzēs atteikumu, kas izriet no PXDX pārskatīšanas.
“Negatīvā klientu pieredze”
2014. gadā Cigna apsvēra iespēju PXDX sarakstam pievienot jaunu procedūru, kas tiktu atzīmēta ar karodziņu automātiskiem atteikumiem.
Autonomās nervu sistēmas testēšana var palīdzēt noteikt, vai slims pacients cieš no nervu bojājumiem, ko izraisa diabēts vai dažādas autoimūnas slimības. Tā nav īpaši sarežģīta procedūra — tā aizņem apmēram stundu — un tā maksā dažus simtus dolāru par testu.
Tests ir daudzpusīgs un neinvazīvs, tam nav nepieciešamas adatas. Pacients veic vairākas sirdsdarbības, sviedru reakcijas, līdzsvara un citu ķermeņa pamatfunkciju pārbaudes.
Tolaik Cigna maksāja par katru pieprasījumu par nervu pārbaudi, netraucējot ieskatīties pacienta kartotēkā. a korporatīvo iepazīstināšana. Cigna amatpersonas izvērtēja izmaksas un ieguvumus, kas saistīti ar procedūras pievienošanu sarakstam. "Kas tagad notiek?" prezentācija jautāja. "Maksājiet par visiem nosacījumiem bez pārskatīšanas."
Cigna amatpersonas lēsa, ka, pievienojot nervu pārbaudi PXDX sarakstam, apdrošinātājs noraidīs vairāk nekā 17,800 XNUMX atlīdzību pieteikumus gadā, ko tas kādreiz bija sedzis. Tas maksātu par pārbaudi noteiktos apstākļos, bet liegtu maksāt par citiem.
Šie atteikumi "radītu negatīvu klientu pieredzi" un "iespējamu palielināt pašmaksas izmaksas", atzīts uzņēmuma prezentācijā.
Taču viņi ietaupīs aptuveni 2.4 miljonus ASV dolāru gadā medicīnas izmaksās, teikts prezentācijā.
Cigna pievienoja testu sarakstam.
“Tās nav labas zāles”
Kad van Terheidens pagājušā gada sākumā saņēma pirmo atteikuma paziņojumu no Cigna, viņam bija dažas atbildes par savu diagnozi. Asins analīze, ko Cigna uzskatīja par “medicīniski nevajadzīgu”, apstiprināja D vitamīna deficītu. Viņa ārstam bija taisnība un viņš ieteica uztura bagātinātājus, lai palielinātu van Terheidena vitamīnu līmeni.

Tomēr van Terheidens turpināja virzīt savu pievilcību ar Cigna procesā, kas kļuva mulsinošāks. Pirmkārt, cits Cigna ārsts izskatīja lietu un palika pie sākotnējā nolieguma. Cigna uzstāja, ka asins analīzes nebija vajadzīgas, jo van Terheidenam nekad iepriekš nebija konstatēts pietiekams D vitamīna trūkums.
"Ieraksti neliecināja, ka jums būtu iepriekš dokumentēts D vitamīna deficīts," teikts Cigna aprīlī izdotajā noraidījuma vēstulē. Kā van Terheidenam vajadzēja dokumentēt D vitamīna deficītu bez testa? Vēstuli parakstīja Cigna medicīnas direktors Barijs Brenners.
Brenners neatbildēja uz komentāru pieprasījumiem.
Pēc tam, kā to atļauj viņa plāns, van Terheidens nodeva Cignas noraidījumu neatkarīga recenzenta ārējai pārskatīšanai.
Jūnija beigās — septiņus mēnešus pēc asins analīzes — ārējais ārsts, kas nestrādāja Cigna, pārskatīja van Terheidena medicīnisko ierakstu un konstatēja, ka pārbaude ir pamatota.
Attiecīgā asins analīze "apstiprina Vit-D deficīta diagnozi," lasīts MCMC, uzņēmuma, kas sniedz neatkarīgas medicīniskās atsauksmes, ziņojumā. Signa beidzot apmaksāja van Terheidena rēķinu. "Šim pacientam pastāv kaulu lūzumu risks bez pienācīgiem papildinājumiem," rakstīja MCMC recenzents. "Pārbaude bija medicīniski nepieciešama un piemērota."
Van Terheidens neko nezināja par PXDX atteikuma sistēmas kaprīzēm, pirms viņš saņēma 350 $ banknotes. Taču viņš saprata, ka ļoti maz pacientu spiedās tik smagi, kā viņš bija darījis savās apelācijās.
Kā ārsts van Terheidens teica, viņš ir apmulsis par uzņēmuma politiku.
"Tās nav labas zāles. Tā nav rūpes par pacientiem. Jūs galu galā uzdodat sev jautājumu: kāpēc viņi to darītu, ja viņu galvenais mērķis ir rūpēties par pacientu? viņš teica.
"Intelektuāli es to varu saprast. Es kā ārsts nevaru. Man tas šķiet nepareizi. ”
Vienas minūtes un sešu sekunžu laikā, ko bijāt šajā lapā, saskaņā ar uzņēmuma dokumentiem Cignas ārsti varēja noliegt 79 prasības.
ZNetwork tiek finansēts tikai ar lasītāju dāsnumu.
Ziedot

